Intubation: Sichere Zeichen & Vorgehen – Dein Leitfaden!
Ist die endotracheale Intubation wirklich so narrensicher, wie viele glauben? Die Wahrheit ist, dass es bei diesem lebensrettenden Verfahren keine Kompromisse geben darf, besonders wenn es um die Bestätigung der korrekten Tubuslage geht. Denn falsche Sicherheit kann fatale Folgen haben.
Die endotracheale Intubation ist ein Standardverfahren in der Anästhesiologie und Intensivmedizin, angewendet in verschiedenen Formen der assistierten Spontanatmung oder kontrollierten Beatmung. Darüber hinaus gilt sie weiterhin als Goldstandard für den Atemwegsschutz in der präklinischen und innerklinischen Notfallmedizin. Die Intubation ist die Standardmethode zur Sicherung der Atemwege vor Aspiration und zur optimalen Durchführung der Beatmung beim bewusstlosen, bewusstseinsgestörten oder aus anderer Ursache von der Aspiration gefährdeten Patienten. Doch gerade weil sie so häufig durchgeführt wird, schleichen sich Fehler ein. Daher ist die korrekte Lage des Tubus von höchster Bedeutung.
| Bereich | Information |
|---|---|
| Grundlagen | |
| Definition | Endotracheale Intubation: Einbringen eines Tubus in die Trachea zur Sicherung der Atemwege und Ermöglichung der Beatmung. |
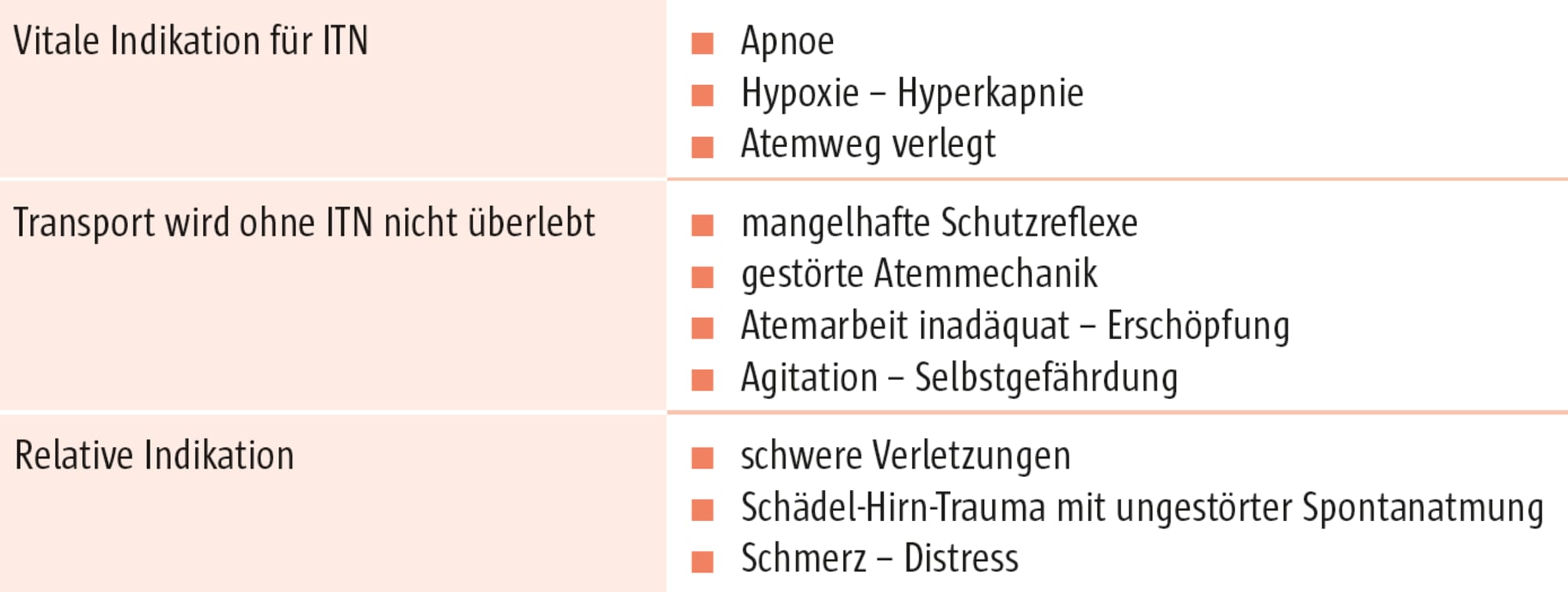
| Indikationen | Atemstillstand, drohender Atemstillstand, schwere Bewusstseinsstörungen, Aspiration, Sicherung der Atemwege bei Operationen. |
| Kontraindikationen | Relative Kontraindikationen: Massive Verletzungen des Gesichts oder des Halses, die eine Intubation unmöglich machen. |
| Ablauf der Intubation | |
| Vorbereitung | Sicherstellung der benötigten Materialien (Laryngoskop, Tuben verschiedener Größen, Absauggerät, Beatmungsbeutel, CO2-Messgerät), Vorbereitung des Patienten (Lagerung, Präoxygenierung). |
| Medikamentöse Unterstützung | Prämedikation (z.B. Sedativa, Muskelrelaxantien) zur Erleichterung der Intubation und Reduktion des Aspirationsrisikos (Rapid Sequence Induction – RSI). |
| Durchführung | Direkte Laryngoskopie zur Visualisierung der Stimmbänder, Einführen des Tubus unter Sicht zwischen den Stimmbändern. |
| Sichere Intubationszeichen | |
| Direkte Visualisierung | Intubation unter Sicht: Der Tubus wird direkt zwischen den Stimmbändern platziert. Dies ist das zuverlässigste Zeichen. |
| Kapnometrie | Adäquates CO2 in der Kapnometrie: Nachweis von Kohlendioxid in der Ausatemluft, was die intratracheale Lage bestätigt. |
| Bronchoskopie | Bronchoskopische Verifizierung: Endoskopische Überprüfung der Tubuslage in der Trachea. |
| Weitere Überprüfungen | |
| Auskultation | Auskultation der Lunge auf beidseitige Atemgeräusche zur Verifizierung der korrekten Tubustiefe und Belüftung beider Lungenflügel. |
| Thoraxexkursion | Beobachtung gleichmäßiger Brustkorbbewegungen während der Beatmung. |
| Unerwünschte Ereignisse und Komplikationen | |
| Ösophageale Intubation | Fehlplatzierung des Tubus in der Speiseröhre, erkennbar durch fehlendes CO2 in der Ausatemluft und fehlende Atemgeräusche über der Lunge. |
| Bronchiale Intubation | Platzierung des Tubus in einem der Hauptbronchien (meist rechts), erkennbar durch einseitige Atemgeräusche. |
| Aspiration | Einatmen von Mageninhalt in die Lunge, Risiko insbesondere bei Notfallintubationen. |
| Zahnverletzungen | Beschädigung der Zähne während der Laryngoskopie. |
| Management von Komplikationen | |
| Ösophageale Intubation | Sofortige Entfernung des Tubus und erneute Intubation unter Sicht. |
| Bronchiale Intubation | Zurückziehen des Tubus bis zur korrekten Position in der Trachea. |
| Aspiration | Absaugen der Atemwege, Beatmung mit hohem Sauerstoffanteil, ggf. Bronchoskopie zur Entfernung von Aspirat. |
| Nach der Intubation | |
| Fixierung | Schnelle und sichere Fixierung des Tubus mit Fixierband oder Pflaster. |
| Dokumentation | Schriftliche Dokumentation der Tubuslage (rechter oder linker Mundwinkel, cm-Angabe an der Zahnreihe). |
| Beißschutz | Einlegen und Fixieren eines Beißschutzes, insbesondere bei Patienten mit Zähnen. |
Die sicheren Intubationszeichen, auf die es wirklich ankommt, sind: Intubation unter Sicht – also die direkte Beobachtung, wie der Tubus zwischen den Stimmbändern verschwindet – und ein adäquater CO2-Wert in der Kapnometrie. Das Stethoskop hat hier nahezu ausgedient. Sein einziger Stellenwert liegt in der Verifikation der richtigen Tubustiefe und damit der beidseitigen Belüftung. Die Auskultation mit beidseitigem Atemgeräusch und Thoraxexkursionen sind wichtig, aber eben nicht allein ausschlaggebend.
- Unveiling The Curious Case Of Rolfos Girlfriend Surprising Discoveries And Intriguing Insights
- Unlocking The Potential Jalen Green And Marcus Green Nbas Rising Stars
Viele verlassen sich noch immer auf unsichere Intubationszeichen. Dazu gehören niedrige CO2-Werte unter CPR sowie kompromittierten Kreislaufverhältnissen. Auch der Bougie bietet zusätzliche, unsichere Hinweise. "Tracheal Clicks" beschreiben die Vibrationen des Bougie durch das Gleiten über die Trachealspangen, ein Zeichen, das allerdings voraussetzt, dass die gebogene Spitze des Bougie nach vorne gerichtet ist. Hinten befindet sich die Pars membranacea, wo keine Vibrationen entstehen. Was die ösophageale Fehlintubation betrifft, so ist das ein alarmierendes Zeichen, das auf massive Kompetenzdefizite hinweist.
Eine schnelle und sichere Fixierung des Tubus mit Fixierband oder Pflaster ist essentiell. Nach der Intubation erfolgt eine spätere schriftliche Dokumentation der Tubuslage: Rechter oder linker Mundwinkel und Angabe in Zentimetern zur Zahnreihe. Ein Beißschutz wird eingelegt und fixiert, was jedoch meist bei zahnlosen Patienten entfällt. Die direkte Inspektion des Tubusverlaufs durch die Stimmbänder, der CO2-Nachweis in der Expirationsluft und die bronchoskopische Verifizierung der intratrachealen Lage sind die validesten Methoden, um die korrekte Platzierung zu bestätigen.
Die Korrektur erfolgt über vorsichtigen Rückzug des Endotrachealtubus (Cuff vorher entblocken), gefolgt von der Tubusfixierung (Klinikstandard beachten) und Dokumentation (beispielsweise im Protokoll). Korrekte Lage des Tubus überprüfen bedeutet: Tubuseinlage zwischen den Stimmbändern unter Sicht und exspiratorisches CO2. Weiterhin muss die Tiefe mittels Auskultation des Magens und des Thorax überprüft werden. Ein zu tiefer Tubus liegt häufig im rechten Hauptbronchus, was zu ungleichmäßigen Brustkorbbewegungen führt.
- Unveiling The Genetics And Factors Behind Jalen Greens Exceptional Height
- Unveiling The Intriguing Real Name And Identity Of Haha Clintondix
In der Praxis bedeutet das: Die Patientin wird endotracheal intubiert. Als Beatmungsform wählt man häufig eine druckkontrollierte Beatmung (PCV). Welche Vorteile hat die PCV gegenüber der volumenkontrollierten Beatmung? Welche Parameter stellt man für die druckkontrollierte Beatmung ein? Diese Fragen sind entscheidend für die erfolgreiche Beatmung. Die druckkontrollierte Beatmung erlaubt eine bessere Steuerung des Beatmungsdrucks, was insbesondere bei Patienten mit eingeschränkter Lungencompliance von Vorteil ist. Die Parameter, die eingestellt werden müssen, umfassen unter anderem den Beatmungsdruck, die Atemfrequenz und das I:E-Verhältnis (Inspirationszeit zu Exspirationszeit).
Es gibt Patienten mit schweren Hypoxien und Aspirationen, weil die RSI (Rapid Sequence Induction) nicht gelungen ist, oft aufgrund fehlender Relaxierung. Diese SOP (Standard Operating Procedure) behandelt primär die Rapid Sequence Induction bei Erwachsenen. Für die praktische Durchführung der endotrachealen Intubation siehe entsprechende Leitlinien und Schulungen. Fehlerquellen müssen erkannt und minimiert werden, um die Sicherheit des Patienten zu gewährleisten.
Sichere Intubationszeichen sind also nicht nur wünschenswert, sondern lebensnotwendig. Sie bieten eine sichere Aussage über die Lage des Endotrachealtubus und minimieren das Risiko von Fehlintubationen und deren verheerenden Folgen. Die korrekte Anwendung und Interpretation dieser Zeichen ist das A und O einer jeden Intubation.
Zusätzlich zu den bereits erwähnten Aspekten der endotrachealen Intubation gibt es weitere wichtige Punkte, die in der klinischen Praxis berücksichtigt werden müssen. Die Auswahl der richtigen Tubusgröße ist entscheidend, um eine effektive Beatmung zu gewährleisten und gleichzeitig das Risiko von Verletzungen der Atemwege zu minimieren. Dabei spielen Faktoren wie das Alter, das Geschlecht und die Körpergröße des Patienten eine Rolle. In der Regel werden für Erwachsene Tuben mit einem Innendurchmesser von 7,0 bis 8,0 mm für Frauen und 8,0 bis 9,0 mm für Männer verwendet. Für Kinder gibt es spezielle Tuben, deren Größe anhand von Formeln oder Tabellen ermittelt wird, die das Alter und/oder das Gewicht des Kindes berücksichtigen.
Die Präoxygenierung vor der Intubation ist ein weiterer wichtiger Schritt, um die Sauerstoffsättigung des Patienten während des Eingriffs aufrechtzuerhalten. Dies wird in der Regel durch die Verabreichung von 100% Sauerstoff über eine Gesichtsmaske oder einen Beatmungsbeutel für einige Minuten erreicht. Die Präoxygenierung erhöht die Sauerstoffreserven im Körper und verlängert die Apnoezeit, also die Zeit, in der der Patient ohne Beatmung auskommen kann, bevor es zu einer kritischen Hypoxämie kommt.
Die Anwendung von Krikoiddruck (Sellick-Manöver) während der Intubation ist umstritten. Ursprünglich wurde angenommen, dass der Krikoiddruck den Ösophagus komprimiert und somit das Risiko einer Aspiration von Mageninhalt in die Atemwege reduziert. Neuere Studien haben jedoch gezeigt, dass der Krikoiddruck ineffektiv oder sogar kontraproduktiv sein kann, da er die Visualisierung der Stimmbänder erschweren und die Intubation behindern kann. In vielen Kliniken wird daher auf die routinemäßige Anwendung des Krikoiddrucks verzichtet.
Die Verwendung von alternativen Intubationsmethoden wie der Videolaryngoskopie hat in den letzten Jahren zugenommen. Die Videolaryngoskopie ermöglicht eine bessere Visualisierung der Stimmbänder, insbesondere bei schwierigen Atemwegen, und kann die Erfolgsrate der Intubation erhöhen. Es gibt verschiedene Arten von Videolaryngoskopen, die sich in ihrer Bauweise und ihren Anwendungsbereichen unterscheiden. Einige Videolaryngoskope haben eine starre Optik, während andere über eine flexible Optik verfügen, die es ermöglicht, auch bei schwierigen anatomischen Verhältnissen eine gute Sicht auf die Stimmbänder zu erhalten.
Nach der Intubation ist es wichtig, die korrekte Tubuslage regelmäßig zu überprüfen. Neben der Kapnometrie und der Auskultation der Lunge kann auch eine Röntgenaufnahme des Thorax angefertigt werden, um die Lage des Tubus zu bestätigen. Der Tubus sollte sich etwa 3 bis 5 cm oberhalb der Carina befinden, also der Stelle, an der sich die Trachea in die beiden Hauptbronchien teilt. Eine zu tiefe Lage des Tubus kann zu einer einseitigen Beatmung führen, während eine zu hohe Lage das Risiko einer Extubation erhöht.
Die Beatmungseinstellungen müssen individuell an die Bedürfnisse des Patienten angepasst werden. Dabei spielen Faktoren wie die Grunderkrankung, die Lungenfunktion und der Kreislaufstatus eine Rolle. In der Regel wird mit einer druckkontrollierten oder volumenkontrollierten Beatmung begonnen. Bei der druckkontrollierten Beatmung wird ein bestimmter Beatmungsdruck eingestellt, während bei der volumenkontrollierten Beatmung ein bestimmtes Atemzugvolumen eingestellt wird. Die Atemfrequenz und das I:E-Verhältnis werden ebenfalls angepasst, um eine optimale Beatmung zu gewährleisten.
Die Sedierung und Analgesie sind wichtige Bestandteile der Beatmungstherapie. Patienten, die beatmet werden müssen, sind oft unruhig und ängstlich. Daher ist es wichtig, ihnen ausreichend Sedativa und Analgetika zu verabreichen, um ihr Wohlbefinden zu gewährleisten und die Beatmung zu erleichtern. Es gibt verschiedene Arten von Sedativa und Analgetika, die in der Intensivmedizin eingesetzt werden. Die Auswahl des geeigneten Medikaments hängt von den individuellen Bedürfnissen des Patienten und den potenziellen Nebenwirkungen ab.
Die Weaning-Phase, also die Entwöhnung von der Beatmung, ist ein kritischer Schritt im Verlauf der Beatmungstherapie. Ziel ist es, den Patienten so schnell wie möglich von der Beatmung zu entwöhnen, um das Risiko von Komplikationen wie Pneumonie und Muskelatrophie zu minimieren. Die Weaning-Phase beginnt in der Regel mit einer Reduktion der Beatmungsunterstützung und einer Überwachung der Atmung des Patienten. Wenn der Patient in der Lage ist, selbstständig zu atmen, kann der Tubus entfernt werden.
Die endotracheale Intubation ist ein lebensrettendes Verfahren, das jedoch mit Risiken verbunden ist. Eine sorgfältige Vorbereitung, eine korrekte Durchführung und eine kontinuierliche Überwachung sind entscheidend, um Komplikationen zu vermeiden und das bestmögliche Ergebnis für den Patienten zu erzielen. Die Anwendung von sicheren Intubationszeichen, die Verwendung von alternativen Intubationsmethoden und eine individuelle Anpassung der Beatmungseinstellungen sind wichtige Bestandteile einer modernen Beatmungstherapie.
Darüber hinaus ist es wichtig, dass das medizinische Personal, das die Intubation durchführt, über eine fundierte Ausbildung und regelmäßige Schulungen verfügt. Die Beherrschung der verschiedenen Intubationstechniken, die Kenntnis der potenziellen Komplikationen und die Fähigkeit, diese zu beherrschen, sind unerlässlich, um die Sicherheit des Patienten zu gewährleisten. Auch die interprofessionelle Zusammenarbeit zwischen Ärzten, Pflegekräften und Atemtherapeuten ist von großer Bedeutung, um eine optimale Versorgung des Patienten zu gewährleisten.
Die Entwicklung neuer Technologien und Verfahren im Bereich der Atemwegsicherung und Beatmungstherapie geht stetig weiter. Die Einführung von neuen Videolaryngoskopen, die Entwicklung von neuen Beatmungsmodi und die Anwendung von künstlicher Intelligenz zur Optimierung der Beatmungseinstellungen sind nur einige Beispiele für die Fortschritte, die in den letzten Jahren erzielt wurden. Diese Innovationen tragen dazu bei, die Sicherheit und Effektivität der Atemwegsicherung und Beatmungstherapie zu verbessern und die Überlebenschancen von kritisch kranken Patienten zu erhöhen.
Abschließend lässt sich sagen, dass die endotracheale Intubation ein komplexes Verfahren ist, das eine sorgfältige Planung, eine präzise Durchführung und eine kontinuierliche Überwachung erfordert. Die Anwendung von sicheren Intubationszeichen, die Verwendung von modernen Technologien und Verfahren und eine fundierte Ausbildung des medizinischen Personals sind entscheidend, um Komplikationen zu vermeiden und das bestmögliche Ergebnis für den Patienten zu erzielen. Die kontinuierliche Weiterentwicklung des Wissens und der Fähigkeiten im Bereich der Atemwegsicherung und Beatmungstherapie ist unerlässlich, um die Versorgung von kritisch kranken Patienten zu verbessern und ihre Überlebenschancen zu erhöhen.
- Uncover The Pillars Of Phaedra Parks Success Her Parents Influence
- Unveiling The Significance Of Yong Larrazabals Age Discoveries And Insights
Atemwegssicherung im Notfall Wichtige Entscheidungshilfen coliquio

Bildergalerie Verhütungsmethoden & ihre Sicherheit Onmeda.de

Emergency Intubation (RSI) in ER step by step approach YouTube